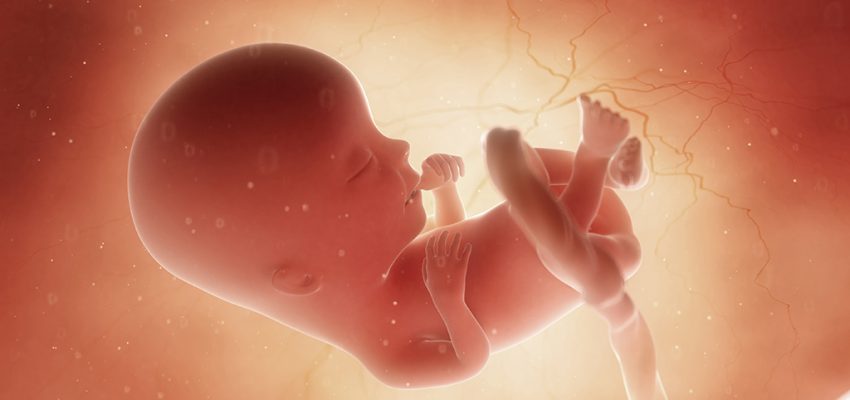
13 tydzień ciąży to 11 tydzień życia dziecka. Kończy się 3 miesiąc ciąży i pierwszy trymestr, a wraz z nim okres kształtowania się wszystkich podstawowych struktur płodu. Teraz będzie on przede wszystkim rosnąć i nabierać masy, chociaż poszczególne układy nadal będą się rozwijać i podejmować swoje funkcje. Koniec pierwszego trymestru to przyjemny moment dla większości kobiet — zwykle powoli ustępują uciążliwe dolegliwości jak mdłości czy parcie na mocz, wiele przyszłych mam odczuwa przypływ energii i mniej martwi się ryzykiem utraty ciąży, które znacząco spada. Warto również powoli zatroszczyć się o stan skóry, która w drugim trymestrze będzie narażona na powstawanie rozstępów i przebarwień. Sprawdź też, jakie funkcje pełni płyn owodniowy oraz jak może pomóc w diagnostyce wad genetycznych i rozwojowych płodu.
- Jak rozwija się płód w 13 tygodniu ciąży?
- Jak wygląda płód w 13 tygodniu ciąży?
- Objawy w 13 tygodniu ciąży
- Czym jest płyn owodniowy?
- Jaką rolę pełni płyn owodniowy?
- Co znajduje się w płynie owodniowym?
Jak rozwija się płód w 13 tygodniu ciąży?
13 tydzień ciąży to 11 tydzień życia płodu. Kończy się już 3 miesiąc ciąży i pierwszy trymestr. Od tego tygodnia znacząco maleje ryzyko poronienia (aż o 80%)1. Na koniec pierwszego trymestru ukształtowana jest już większość narządów i układów dziecka, które zaczynają stopniowo samodzielnie funkcjonować. Nadal jednak rozwijają się m.in. układ oddechowy, mózg i rdzeń kręgowy, a także oczy czy aparat słuchowy2.
W 13 tygodniu ciąży zauważalny jest przede wszystkim wyraźny wzrost ciała, dzięki czemu powoli głowa dziecka — do tej pory stanowiąca mniej więcej połowę całej jego wielkości — zacznie być bardziej proporcjonalna. Uwagę zwraca także stopniowe wydłużanie się kończyn dolnych, które wcześniej były bardzo szczupłe i krótkie w stosunku do reszty ciała płodu. Kończyny górne natomiast mają już w tym momencie prawie docelową długość. Powoli formują się paznokcie dłoni i stóp. Coraz lepiej ukształtowana jest już szyja3.
Około 13 tygodnia ciąży u płodów płci żeńskiej z przewodów przyśródnerczowych formują się jajowody oraz macica
Jest to możliwe dzięki działaniu estrogenów pochodzących od matki. Zanikają przewody śródnerczowe, a estrogeny pochodzące z łożyska umożliwiają powstanie z guzka płciowego warg sromowych, łechtaczki oraz przedsionkowej części pochwy. Natomiast u płodów męskich, pod wpływem wydzielanego od około 11 tygodnia ciąży testosteronu, przewód śródnerczowy przekształca się w przewód najądrza, nasieniowód oraz przewód wytryskowy. Zanikają przewody przyśródnerczowe, a z guzka płciowego tworzy się prącie. Zewnętrzne narządy płciowe są już zatem zróżnicowane, chociaż określenie płci nadal obarczone jest ryzykiem błędu4.
Warto wiedzieć
Poronienie po 12 tygodniu ciąży
O poronieniu mówimy, kiedy do zakończenia ciąży doszło przed upłynięciem jej 22 tygodnia. Za kryterium uznawana jest także masa płodu: poniżej 500 gramów. Zdecydowana większość poronień ma miejsce w pierwszych 12 tygodniach ciąży.
Kiedy jednak do poronienia dojdzie po 12 tygodniu ciąży, określa się je mianem poronienia późnego.
O ile w przypadku poronienia wczesnego, czyli mającego miejsce do 12 tygodnia ciąży, przyczyną są najczęściej anomalie chromosomowe, o tyle przy poronieniu późnym większą rolę odgrywają wady anatomiczne kobiety, zwłaszcza niewydolność szyjki macicy. Może być ona spowodowana m.in.:
– urazami po porodzie,
– niedorozwojem szyki macicy,
– mechanicznymi uszkodzeniami, do których doszło np. podczas zabiegów chirurgicznych.
Źródło: Lewicka Magdalena, Sulima Magdalena, Pyć Maria, Stawarz Barbara, Charakterystyka poronień i prawa przysługujące kobiecie po stracie ciąży, https://www.pum.edu.pl/__data/assets/file/0006/67227/59-01_123-129.pdf
W 13 tygodniu ciąży płód intensywnie się porusza, chociaż kobieta jeszcze tego nie odczuwa. Co ciekawe, reaguje już na bodźce. Są to instynktowne reakcje, polegające np. na przemieszczeniu się, kiedy lekarz uciśnie brzuch kobiety, albo kiedy sam płód dotknie dłonią swojej twarzy. Przypuszczalnie do około 24 tygodnia ciąży płód nie odczuwa bólu5.
Czym są poronienia nawykowe?
Poronienia nawykowe nazywane są również nawracającymi. Mówimy o nich, kiedy u tej samej kobiety dojdzie do utraty trzech lub więcej następujących po sobie ciąż.
Taka sytuacja dotyczy ok. 1-2% kobiet, a poronienia tego typu zdarzają się zwykle na wczesnym etapie ciąży — najczęściej podczas USG nie jest możliwe uwidocznienie zarodka.
Warto wiedzieć, że to, jak przebiegła pierwsza ciąża, nie pozostaje bez wpływu na przebieg kolejnych: w przypadku kobiety, która już raz poroniła, ryzyko kolejnego poronienia znacząco wzrasta. Im więcej razy do tego doszło, tym większe jest prawdopodobieństwo, że ciąża znów zakończy się na zbyt wczesnym etapie.
Przyczyny poronień nawykowych nie są jednoznacznie określone. Przyjmuje się, że dużą rolę odgrywać mogą czynniki immunologiczne, takie jak:
– przeciwciała antyfosfolipidowe,
– przeciwciała antykardiolipinowe,
– immunizacja czynnikiem Rh.
W takiej sytuacji płód może zostać „odrzucony” jako „ciało obce” w organizmie matki.
Przyczyn poronień nawracających upatruje się również w zaburzeniach hormonalnych, zwłaszcza tych dotyczących funkcjonowania ciałka żółtego oraz fazy lutealnej cyklu miesiączkowego:
– hiperandrogenizm,
– hiperprolaktynemia,
– PCOS, czyli zespół policystycznych jajników,
– niewydolność lutealna.
Kolejny czynnik ryzyka, mogący mieć wpływ na poronienia nawracające, to wady anatomiczne macicy, a w szczególności:
– przegroda macicy,
– również macica łukowata.
Źródła: Lewicka Magdalena, Sulima Magdalena, Pyć Maria, Stawarz Barbara, Charakterystyka poronień i prawa przysługujące kobiecie po stracie ciąży, https://www.pum.edu.pl/__data/assets/file/0006/67227/59-01_123-129.pdf, Branch Ware, Gibson Mark, Silver Robert, Poronienia nawracające, przedruk z The New England Journal of Medicine, https://podyplomie.pl/publish/system/articles/pdfarticles/000/013/023/original/37-44.pdf?1472201032
1. Lewicka Magdalena, Sulima Magdalena, Pyć Maria, Stawarz Barbara, Charakterystyka poronień i prawa przysługujące kobiecie po stracie ciąży, https://www.pum.edu.pl/__data/assets/file/0006/67227/59-01_123-129.pdf
2 .Miller, Hanretty, Położnictwo ilustrowane, Libramed, Warszawa 2000 r.
3. Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
4. rof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
5. Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
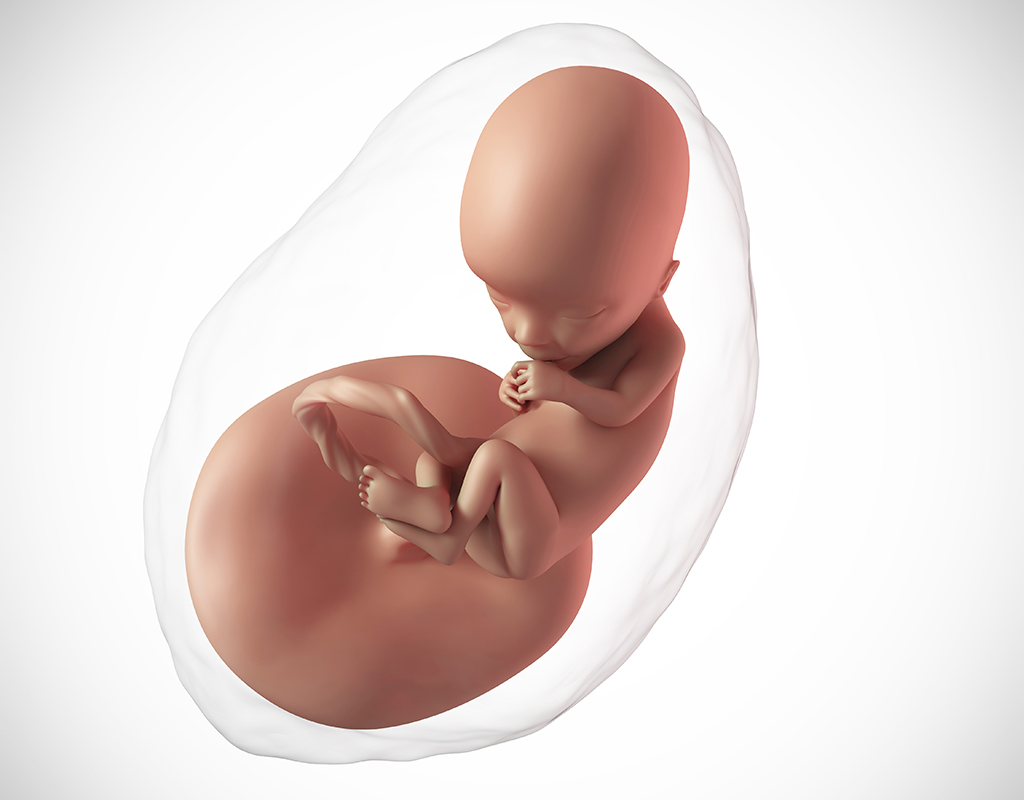
Jak wygląda płód w 13 tygodniu ciąży?
W 13 tygodniu ciąży płód ma około 75 mm i waży mniej więcej 25 gramów6. Warto pamiętać, że w tym momencie wielkości te są jedynie orientacyjne, ponieważ tempo wzrostu i nabierania masy przez płód jest kwestią indywidualną, warunkowaną wieloma różnymi czynnikami.
Pod koniec pierwszego trymestru płód zdecydowanie przypomina małego człowieka. W ostatnim czasie znacząco wzrosła jego wielkość i masa ciała, a głowa stopniowo staje się bardziej proporcjonalna w stosunku do całości. Wyraźnie widoczna jest szyja, sylwetka staje się nieco bardziej wyprostowana. Możemy dostrzec dobrze zarysowany profil, policzki stają się pełniejsze, oczy — choć nadal szeroko rozstawione i zamknięte — zwrócone są ku przodowi, uszy znajdują się już nieco wyżej, bliżej swojego docelowego miejsca. Kończyny górne są już niemal docelowej wielkości; można wyróżnić nadgarstek i łokieć, a także policzyć palce. Kończyny dolne rozwijają się nieco dłużej, jednak powoli również one nabierają masy7. Możliwe jest dostrzeżenie zewnętrznych narządów płciowych, jednak dla pewności lepiej jest zaczekać jeszcze chwilę z oceną płci dziecka.
6. J.w. , Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
7. Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012, Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
Objawy w 13 tygodniu ciąży
Koniec pierwszego trymestru oraz trymestr drugi to z reguły czas, kiedy kobiety ciężarne czują się najlepiej. Zazwyczaj przestają im w tym czasie towarzyszyć nudności i wymioty. Macica unosi się i przestaje uciskać pęcherz, dzięki czemu parcie na mocz nie jest już tak uciążliwe. Powoli zmniejsza się też „huśtawka nastrojów”. Dodatkowo znaczący spadek ryzyka poronienia sprawia, że przyszli rodzice mniej obawiają się straty ciąży i często decydują się na poinformowanie rodziny o dziecku. Kobieta jest już przyzwyczajona do nowej sytuacji, podchodzi do niej spokojniej i może odczuwać przypływ energii. Często w tym okresie kobiety chętnie podejmują aktywność seksualną.
W 13 tygodniu ciąży macica jest już większa niż duży grejpfrut, ale wciąż mniejsza niż mały melon. Jej powiększenie można wyczuć przez powłoki brzuszne — dno macicy znajduje się tuż nad spojeniem łonowym. Powiększająca się macica może niekiedy powodować uczucie rozpierania czy lekkie skurcze, nie jest to jednak powód do niepokoju. Natomiast każdy silny lub trwający długo ból brzucha, szczególnie połączony z krwawieniem, należy skonsultować z lekarzem.
Między 12 a 18 tygodniem ciąży mogą się już pojawić dolegliwości związane z bólem pleców.
Najczęściej są to bóle okolicy lędźwiowej, krzyżowej i biodrowej, mogą też promieniować do pośladków. Wynikają one z licznych zmian zachodzących w organizmie kobiety w trakcie rozwijającej się ciąży. Są to m.in.:
– przyrost wagi,
– również zmiany mechaniczne; poprzez zmianę postawy ciała (przodopochylenie miednicy i hiperlordoza lędźwiowa) organizm próbuje uzyskać równowagę i kompensować wysunięcie do przodu powiększającej się macicy i dużych piersi,
– zmiany w układzie mięśniowo-powięziowym; przez zatrzymywanie płynów ścięgna oraz więzadła stają się rozluźnione i rozpulchnione, nie są w stanie w pełni prawidłowo podtrzymywać tkanek,
– także zmiany w układzie kostno-stawowym; tkanki chrzęstna i kostna również są rozmiękczone, rozluźnione i rozrośnięte, zwłaszcza w obrębie spojenia łonowego czy krążków i więzadeł międzykręgowych8.
Pod koniec I trymestru waga kobiety wzrasta zwykle dość nieznacznie, o około 1,5 kg. Wynika to na razie głównie z zatrzymywania płynów oraz zaparć i wzdęć. Jednak nawet niewielki spadek wagi w pierwszym trymestrze nie jest niczym niepokojącym — część kobiet, ze względu na nudności czy wymioty, je w tym czasie znacznie mniej. Kiedy te objawy ustępują, szczególnie ważne jest zadbanie o zbilansowaną dietę. W 13 tygodniu ciąży kobieta może już zauważyć, że niektóre ubrania robią się na nią za ciasne w talii.
Z zatrzymywaniem wody wiązać się może powstawanie obrzęków.
Chociaż największy problem stanowią one w drugiej połowie ciąży, już teraz pojawiać się mogą u niektórych kobiet. Nie powinny nas niepokoić, jeżeli są nieznaczne, dotyczą głównie kończyn dolnych lub górnych i ustępują po wypoczynku nocnym. Są one naturalnym następstwem zatrzymywania wody i sodu w organizmie oraz utrudnionego podczas ciąży odpływu żylnego. Jeśli jednak obrzęki są silne i utrzymują się ponad dobę, warto skonsultować tę sytuację z lekarzem9. Kolejną dolegliwością związaną z układem krążenia są żylaki — ich powstawaniu można zapobiegać, nosząc specjalne rajstopy przeciwżylakowe, unikając zakładania nogi na nogę oraz długiego przebywania w pozycji siedzącej lub stojącej.
Na przełomie I i II trymestru niektóre kobiety mogą już zaobserwować u siebie pierwsze przebarwienia skórne, spowodowane wzrostem pigmentacji skóry podczas ciąży. Odpowiedzialne za wydzielanie pigmentu melanocyty zostają pobudzone przez wysoki poziom estrogenów — wokół brodawek sutkowych może pojawić się ciemna otoczka, pociemnieć mogą też blizny, pieprzyki czy posiadane przez kobietę znamiona. Nieco później u wielu kobiet pojawi się linea nigra, czyli ciemna linia biegnąca od pępka w dół. Odkładanie melaniny może mieć miejsce także w okolicy narządów płciowych oraz odbytu. Jednym z charakterystycznych rodzajów przebarwień jest tzw. ostuda, czyli przebarwienia na twarzy: w okolicy policzków, nosa oraz czoła. Ostuda zazwyczaj pojawia się w pierwszych tygodniach drugiego trymestru10.
Zatrzymanie wody w ciąży
Ciąża to czas, kiedy zapotrzebowanie organizmu kobiety na wodę znacząco wzrasta — już od I trymestru. Wynika to z wielu czynników jak m.in.:
– zwiększenie objętości krwi krążącej,
– zwiększenie masy narządów kobiety,
– wzrost płodu.
Woda już w pierwszym trymestrze odgrywa ogromną rolę w prawidłowym rozwoju zarodka i płodu:
– jest podstawowym składnikiem płynu pęcherzykowego,
– jest niezbędna podczas transportu zapłodnionej komórki jajowej do macicy,
– umożliwia wymianę kluczowych składników odżywczych i gazów,
– wpływa pozytywnie na regulację ilości płynu owodniowego.
Fizjologiczne zatrzymywanie wody, przede wszystkim w przestrzeni pozanaczyniowej, pozwala na zabezpieczenie potrzeb dziecka. Duży wpływ na zatrzymywanie wody ma hormon o nazwie aldosteron, odpowiedzialny za mniejsze wydalanie sodu. Jego stężenie wzrasta w pierwszym trymestrze o ok. 10% w porównaniu z okresem przed ciążą. Co ciekawe, na początku II trymestru obniża się próg odczuwania pragnienia — to naturalny sygnał do organizmu, by uzupełniał zapasy wody.
Uwaga! Uczucie „opuchnięcia”, obrzęki nóg czy inne objawy zatrzymywania wody nie powinny być przyczyną picia mniejszej ilości wody — wręcz przeciwnie! Zmniejszenie ilości wypijanej wody będzie miało odwrotny skutek; organizm będzie jeszcze intensywniej dążył do jej zatrzymania. Wodę należy pić regularnie, małymi łykami. Wypijanie dużej ilości wody ma wiele dodatkowych plusów dla kobiet w ciąży:
– pomoc w walce z uciążliwymi zaparciami,
– także zapobieganie problemom z układem moczowym,
– utrzymywanie prawidłowej masy ciała,
– również brak problemów z laktacją.
Źródło: Karowicz-Bilińska Agata, Woda i jej znaczenie dla organizmu kobiety, materiały ze strony https://journals.viamedica.pl
Koniec pierwszego i początek drugiego trymestru jest też ostatnim momentem, aby wdrożyć profilaktykę rozstępów.
Rozstępy skórne są normalnym zjawiskiem dotyczącym większości ciężarnych. Pojawiają się w miejscach odkładania tkanki tłuszczowej, czyli zwłaszcza na piersiach oraz brzuchu, w wyniku działania hormonów powodujących naruszenie struktury włókien kolagenowych. Pierwszy raz możemy zauważyć je zwykle w II trymestrze, kiedy płód intensywnie rośnie, a wraz z nim brzuch kobiety11. Wyglądają one jak podłużne zagłębienia w kształcie smug, które po porodzie zmienią się w białe prążki. Warto pamiętać, że żadne kosmetyki nie są w stanie całkowicie zapobiec powstawaniu rozstępów — mogą jednak znacząco poprawić kondycję skóry, zniwelować swędzenie i sprawić, że po porodzie szybciej wrócimy do formy.
Pod koniec I trymestru kobiecie nadal towarzyszyć mogą takie dolegliwości jak zaparcia, zgaga, zmęczenie i drażliwość, duszności, zawroty głowy i zadyszka. Piersi wciąż są obrzmiałe, wkrótce jednak tępo ich wzrostu może znacznie spaść — zazwyczaj najbardziej powiększają się w pierwszym trymestrze i pod koniec ciąży, jednak jest to kwestia indywidualna.
8, 9. Urtnowska Katarzyna, Bułatowicz Irena, Radzimińska Agnieszka, Woźniak Magdalena, Wiśniewski Jacek, Zukow Walery, Fizjologiczne zmiany w układzie ruchu ciężarnej oraz związane z tym dolegliwości bólowe odcinka lędźwiowo-krzyżowego, http://www.ojs.ukw.edu.pl/index.php/johs/article/view/2015%3B5%287%29%3A105-116
10. Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016, prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
11. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Czym jest płyn owodniowy?
Znajdujący się w worku owodniowym płyn owodniowy to przejrzysta ciecz o żółtawym zabarwieniu. Jest on niezwykle istotny z punktu widzenia prawidłowego rozwoju płodu, któremu zapewnia odpowiednie warunki do życia.
Skąd się bierze płyn owodniowy? Ma on kilka źródeł na różnych etapach zaawansowania ciąży.
– I trymestr: powierzchnia płodowa kosmówki, materiał transportowany przez błony płodowe od matki, wydzielanie przez powierzchnię ciała zarodka, a potem płodu.
– II trymestr: płuca oraz mocz płodu.
– III trymestr: płuca oraz mocz płodu, a także jego jama ustna i nosowa.
Od II trymestru możemy mówić również o resorpcji, czyli wchłanianiu, płynu owodniowego. Dzieje się to poprzez połykanie płynu owodniowego przez płód, a w III trymestrze także transport śródbłonowy i przezbłonowy. Płód zaczyna połykać płyn owodniowy już w I trymestrze, jednak na początku połykane objętości są niewielkie, a ruchy nieskoordynowane. Ponieważ na tym początkowym etapie ilość wydalanego moczu jest znacznie większa niż ilość połykanego płynu owodniowego, w I i II trymestrze ilość płynu owodniowego stopniowo wrasta — aż do III trymestru, kiedy odruch połykania będzie już dobrze opanowany12.
12. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Jaką rolę pełni płyn owodniowy?
Płyn owodniowy pełni wiele istotnych funkcji. Wśród nich wymienić można m.in.:
– ochrona przed zakażeniami (posiada właściwości antybakteryjne),
– przed urazami mechanicznymi: bezpieczne poruszanie się i trening mięśniowy,
– ochrona przed urazami związanymi z urazami matczynego brzucha,
– także ochrona pępowiny przed uciskiem,
– jest magazynem substancji odżywczych i płynów niezbędnych do rozwoju płodu,
– zapewnia potrzebne czynniki wzrostu, bez których nie byłby możliwy rozwój płuc, układu mięśniowo-szkieletowego oraz układu pokarmowego13,
– również pomaga w utrzymaniu względnie stałej temperatury14.
Płyn owodniowy a badania prenatalne
W płynie owodniowym znajdują się upostaciowione elementy płynu owodniowego, czyli m.in. komórki płodu, pochodzące ze skóry czy układu pokarmowego bądź moczowo-płciowego. Pobierając próbkę płynu owodniowego, można zatem pozyskać komórki płodu. Po odpowiednim przygotowaniu możliwe jest zbadanie zestawu chromosomów płodu — w ten sposób określamy jego kariotyp. Dzięki temu jesteśmy w stanie na dość wczesnym etapie ciąży wykryć wiele poważnych wad np. zespół Downa, Edwardsa czy Turnera, wady cewy nerwowej, wady genetyczne wywołujące choroby metaboliczne czy inne wady rozwojowe.
Na podstawie badania płynu owodniowego możliwe jest przeprowadzenie testu mającego na celu ocenę dojrzałości płuc płodu. Warto wiedzieć, że niedojrzałość układu oddechowego to jedna z ważnych przyczyn zachorowalności i umieralności okołoporodowej.
Badanie płynu owodniowego może być też wykorzystane do oceny zagrożenia zakażeniem bakteriami czy wirusami.
Płyn owodniowy pobiera się podczas badania nazywanego amniopunkcją lub amniocentezą — jest to badanie inwazyjne, przeprowadzane najczęściej między 13 a 19 tygodniem ciąży.
Źródło: prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich, www.badaniaprenatalne.pl
Płyn owodniowy zapewnia dwa rodzaje bariery immunologicznej.
– Obrona immunologiczna nieswoista: zapewnia pierwszą ochronę przed patogenami, dzięki zawartości licznych substancji o działaniu przeciwbakteryjnym (np. peptydów), enzymów, barier natury fizjologicznej oraz anatomicznej.
– Obrona immunologiczna swoista: działa na zasadzie odporności humoralnej, czyli polegającej na wytwarzaniu przeciwciał, których zadaniem jest zaatakowanie potencjalnie groźnych dla organizmu komórek. W płynie owodniowym znajdują się immunoglobuliny (m.in. IgG, IgA czy IgM), w większości pochodzenia matczynego15.
13. J.w.
14. Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
15. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Co znajduje się w płynie owodniowym?
Zdecydowaną większość płynu owodniowego stanowi woda: jest to aż 98-99% objętości. Resztę stanowią związki organiczne oraz sole mineralne. Możemy znaleźć w nim:
– białka,
– aminokwasy,
– również elektrolity,
– węglowodany (m.in. glukoza),
– lipidy,
– hormony (HCG, estrogeny, progesteron, kortyzol, testosteron, prolaktyna, laktogen łożyskowy, hormony tarczycy),
– także witaminy (m.in. witamina A, B1, C czy śladowe ilości witaminy E i kwasu foliowego),
– mocznik oraz kwas moczowy (ich stężenie wzrasta wraz z rozwojem ciąży),
– również enzymy,
– upostaciowione elementy płynu owodniowego (czyli np. włosy płodu, bakterie, komórki płodu itp.)16.
Nieprawidłowa ilość płynu owodniowego
Odpowiednia ilość płynu owodniowego jest bardzo istotna dla prawidłowego wzrostu i rozwoju płodu.
– O małowodziu, nazywanym też skąpowodziem, mówimy w przypadku zbyt małej ilości płynu owodniowego. Jego przyczyną jest zazwyczaj zbyt wczesne pęknięcie błony owodniowo-kosmówkowej, niewydolność łożyskowa, a także nieutworzenie się nerki u płodu (brak moczu) czy niedrożność dróg moczowych płodu. Skąpowodzie może stać się przyczyną takich powikłań jak nieprawidłowy rozwój płuc, wady kończyn i defekty twarzy. Płód może być uciskany przez ścianę macicy, ponieważ pozbawiony jest zabezpieczenia w postaci właściwej ilości płynu.
– Wielowodzie to sytuacja odwrotna, w której płynu owodniowego jest zbyt wiele. Większość takich przypadków ma niewyjaśnione przyczyny. Część związana jest z wadami matczynymi, inne z płodowymi np. poważnymi wadami układu nerwowego czy brakiem przełyku (niemożność połykania płynu przez płód).
Oceny objętości płynu owodniowego dokonuje się rutynowo podczas badania ultrasonograficznego. Stosuje się tutaj przede wszystkim metodę największej pojedynczej kieszonki płynu owodniowego (SDP) oraz indeks płynu owodniowego (AFI). Ocena objętości płynu owodniowego jest szczególnie istotna u kobiet cierpiących z powodu:
– nadciśnienia tętniczego,
– cukrzycy,
– również niewydolności nerek,
– nadczynności tarczycy,
– zespołu antyfosfolipidowego,
– siniczej wady serca,
– tocznia rumieniowatego układowego,
– także hemoglobinopatii.
16. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Źródła:
– Branch Ware, Gibson Mark, Silver Robert, Poronienia nawracające, przedruk z The New England Journal of Medicine, https://podyplomie.pl/publish/system/articles/pdfarticles/000/013/023/original/37-44.pdf?1472201032
– prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
– Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
– Karowicz-Bilińska Agata, Woda i jej znaczenie dla organizmu kobiety, materiały ze strony https://journals.viamedica.p
– Lewicka Magdalena, Sulima Magdalena, Pyć Maria, Stawarz Barbara, Charakterystyka poronień i prawa przysługujące kobiecie po stracie ciąży, https://www.pum.edu.pl/__data/assets/file/0006/67227/59-01_123-129.pdf
– Miller, Hanretty, Położnictwo ilustrowane, Libramed, Warszawa 2000 r.
– Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
– Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
– Urtnowska Katarzyna, Bułatowicz Irena, Radzimińska Agnieszka, Woźniak Magdalena, Wiśniewski Jacek, Zukow Walery, Fizjologiczne zmiany w układzie ruchu ciężarnej oraz związane z tym dolegliwości bólowe odcinka lędźwiowo-krzyżowego, http://www.ojs.ukw.edu.pl/index.php/johs/article/view/2015%3B5%287%29%3A105-116