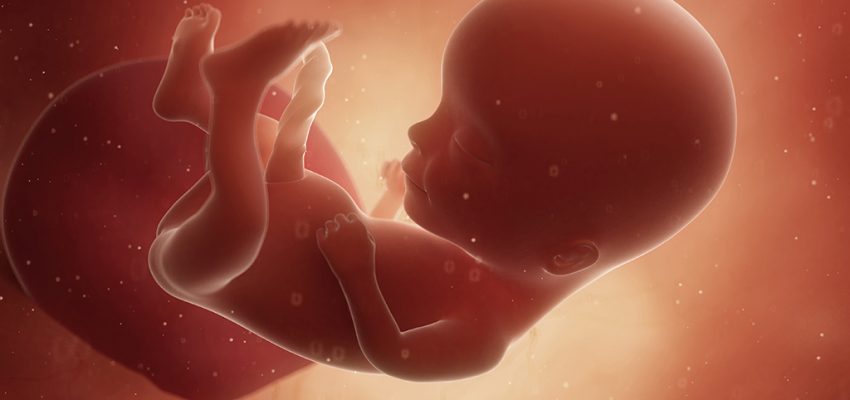
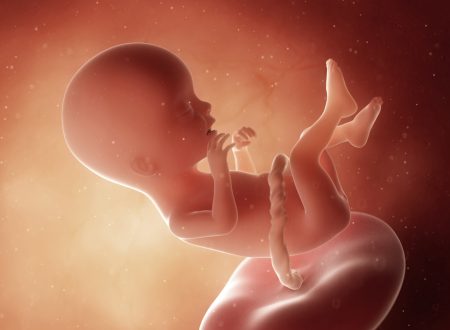
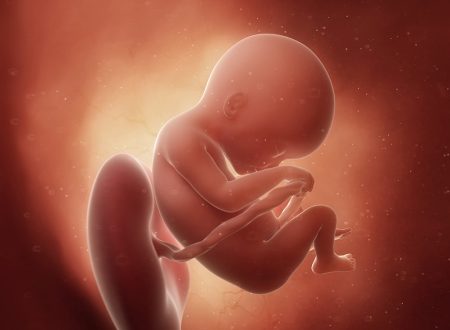
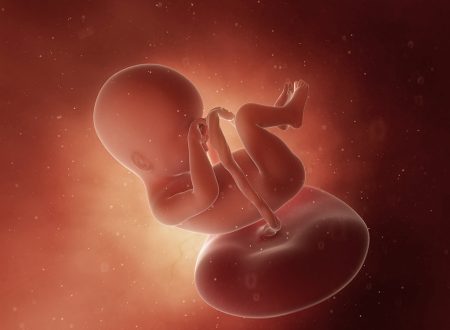
14 tydzień ciąży to 12 tydzień życia dziecka. Rozpoczyna się 4 miesiąc ciąży i drugi trymestr. W tym czasie następuje przede wszystkim intensywny wzrost płodu i dalszy rozwój m.in. układu nerwowego oraz oddechowego. Płód porusza się już i reaguje na bodźce, w dużej mierze funkcjonują jego zmysły. Przyszła mama czuje się z reguły o wiele lepiej niż w pierwszym trymestrze. Musi jednak powoli przygotowywać się na nowe objawy, charakterystyczne dla bardziej zaawansowanej ciąży — np. ból pleców, powstawanie przebarwień skórnych czy rozstępów. Do 14 tygodnia ciąży powinna odbyć się druga wizyta u ginekologa. To także dobry czas na przeprowadzenie różnego rodzaju badań prenatalnych. Zobacz, czym różnią się badania przesiewowe od diagnostycznych, kiedy są wskazania do ich wykonania, a także w jaki sposób można leczyć płód podczas życia prenatalnego.
- Jak rozwija się płód w 14 tygodniu ciąży?
- Jak wygląda płód w 14 tygodniu ciąży?
- Objawy w 14 tygodniu ciąży
- Na czym polega amniopunkcja?
- Na czym polega test potrójny?
- Czym jest badanie przepływu w obrębie przewodu żylnego?
Jak rozwija się płód w 14 tygodniu ciąży?
14 tydzień ciąży to 12 tydzień życia płodu. W tym tygodniu rozpoczyna się 4 miesiąc ciąży i II trymestr. Możemy już powiedzieć, że ciąża jest na etapie średniozaawansowanym.
Drugi trymestr to przede wszystkim czas intensywnego wzrostu płodu. W procesie organogenezy ukształtowały się niemal wszystkie ważne organy, z których część działa już w pełni samodzielnie, a inne dopiero zaczynają podejmować swoje funkcje. Najdłużej trwa ostateczne wykształcenie rdzenia kręgowego, mózgu, układu oddechowego, przewodu pokarmowego oraz aparatu słuchowego i oczu — te struktury nadal rozwijać się będą podczas II trymestru.
Wraz z końcem pierwszego trymestru znacząco zmalało ryzyko poronienia płodu.
Zakończył się też krytyczny okres jego rozwoju, w którym narażenie na kontakt z czynnikami teratogennymi mogło skutkować nieprawidłowym wykształceniem się poszczególnych organów czy nawet ich brakiem. W drugim trymestrze narażenie na czynniki teratogenne może powodować fetopatie, czyli wady polegające na nieprawidłowym funkcjonowaniu zwykle normalnie wykształconych narządów. Kolejnym problemem związanym z kontaktem z teratogenami może być na tym etapie wewnątrzmaciczne ograniczenie wzrastania płodu1.
Warto wiedzieć
Reakcja płodu na bodźce
– Układ nerwowy i mięśniowy zaczynają podejmować współpracę już ok. 8-10 tygodnia ciąży: w 9 tygodniu stwierdza się np. zwrot tułowia w wyniku podrażnienia okolicy górnej wargi płodu. Na początku wrażliwa na dotyk jest właśnie okolica szczękowa i żuchwowa. Następujące reakcje mają charakter uogólniony.
– W okresie płodowym, czyli od ok. 11 tygodnia ciąży, na bodźce reagują też inne części ciała jak dłoń czy powieka (np. dotknięcie powieki wywołuje skurcz mięśni oczu). Charakterystyczne na tym etapie jest występowanie całego ciągu reakcji w wyniku stymulacji jednego punktu na ciele: przykładowo drażniąc wargi, doprowadzamy nie tylko do ich zamknięcia, ale też do aktywacji odruchu połykania.
– Stopniowo zwiększa się obszar ciała wrażliwy na dotyk. Jednocześnie zanika uogólniony charakter reakcji i tzw. irradiacja pobudzenia, wskutek której następował cały ciąg reakcji. Teraz odruchy będą ograniczone: dotknięcie warg przyczyni się jedynie do ich zamknięcia, a nie do dalszych reakcji. Około 14-15 tygodnia ciąży na dotyk jest już wrażliwa niemal cała powierzchnia ciała, poza czubkiem i bokami głowy.
Źródło: Kornas-Biela Dorota, Prenatalny rozwój dziecka, http://www.kbroszko.dominikanie.pl/r_prenatalny.htm
W 14 tygodniu ciąży niemal w pełni są już ukształtowane kończyny górne płodu
Osiągnęły prawie swoją docelową długość, posiadają nadgarstek i łokieć, a także oddzielone palce z zaczątkami paznokci. Jelita znajdują się tylko w jamie brzusznej, w tym okresie płód może już też wydalać mocz, który za pomocą cewki moczowej przedostaje się do płynu owodniowego. Jednocześnie płód połyka płyn owodniowy, choć na razie są to niewielkie jego ilości. W ten sposób przygotowuje się do podjęcia w przyszłości takich funkcji życiowych jak oddychanie czy przełykanie2.
Ze względu na intensywny wzrost tułowia, głowa zaczyna być bardziej proporcjonalna: teraz jej wielkość stanowi mniej więcej 1/3 całej wielkości płodu. Dłuższa i wyraźnie widoczna jest szyja, oczy skierowane są ku przodowi3.
12 tydzień życia płodu to czas, kiedy wątroba może już syntetyzować żółć — trafia ona do przewodu pokarmowego poprzez specjalny przewód żółciowy. To także ważny okres z punktu widzenia układu endokrynnego: przysadka może już dokonywać syntezy hormonów, tarczyca magazynuje matczyny jod i produkuje hormony, swoje funkcje podejmują również przytarczyce. Rozwijają się także nadnercza, które w 12 tygodniu życia płodu posiadają już wtórną korę nadnerczy z charakterystyczną warstwową budową4.
Trwa proces tworzenia się skóry właściwej, która wkrótce zacznie różnicować się w kilka warstw. W naskórku, za sprawą melanocytów, jest już wytwarzana melanina. Płód niedługo zacznie się pokrywać lanugo, czyli specyficznym meszkiem włosowym. Ze względu na niewielką ilość podskórnej tkanki tłuszczowej skóra pozostaje na razie niemal przezroczysta, widać przez nią naczynia krwionośne5.
Płód wykazuje dużą aktywność ruchową i reaguje na bodźce.
Na razie jednak matka nie jest w stanie wyczuć jego ruchów. Drugi trymestr to czas bardzo istotny ze względu na początek funkcjonowania zmysłów. Powstające pod koniec pierwszego trymestru kubki smakowe zaczynają powoli działać, dlatego dziecko może czuć smak połykanych wód owodniowych — badania wykazują, że noworodki chętniej połykają wody owodniowe o słodkim smaku, a mniej chętnie te o smaku gorzkim6. Prawdopodobnie odczuwa już również zapachy i reaguje np. na zmianę diety matki.
Silnie rozwinięty jest zmysł dotyku; około 14-15 tygodnia ciąży całe ciało jest już wrażliwe na dotyk, poza czubkiem i bokami głowy (zakłada się, że te części pozostają niewrażliwe na dotyk, by poród był dla dziecka bardziej komfortowy). Podczas wykonywania różnych ruchów u płodu rozwija się stopniowo zmysł równowagi — w 4 miesiącu rozwoju zauważalne są już pierwsze odruchy błędnikowe. Zmysł słuchu nadal się rozwija, a pierwsze reakcje na bodźce akustyczne pojawią się na przełomie 4 i 5 miesiąca ciąży. Powieki płodu pozostają zamknięte, jednak już za 2 tygodnie zaczną reagować na światło7.
Czy płód może odczuwać ból?
To jedno z pytań, które od lat budzą ogromne kontrowersje wśród naukowców. Jest niezwykle istotne ze względu m.in. na problematykę związaną z terapią wewnątrzmaciczną czy z przerywaniem ciąży. Najbardziej rozpowszechniona opinia zakłada, że płód zdolny jest do odczuwania bólu po 24 tygodniu ciąży. Naukowcy przyznają jednak, że może być to prawdopodobne na jeszcze wcześniejszym etapie rozwoju.
– W określeniu momentu, od którego płód może odczuwać ból, pomogły badania reakcji hormonalnych oraz hemodynamicznych płodu na bodźce bólowe.
– Brano pod uwagę również podstawy neuroanatomii: analizowano wiedzę dotyczącą rozwoju ludzkiego układu nerwowego oraz narządów zmysłów. Zwrócono uwagę na fakt, że receptory czuciowe są w pełni dojrzałe około 24-28 tygodnia życia. Ok. 22 tygodnia natomiast wykształcone już są drogi rdzeniowo-wzgórzowe, odgrywające ważną rolę w odbieraniu bodźców bólowych. Kora czołowa tworzy się ok. 29-30 tygodnia rozwoju, ale pierwsze dowody na integralność kory mózgowej można zaobserwować już w 26 tygodniu. Wiedza neuroanatomiczna sugeruje jednocześnie, że ze względu na inną niż u dorosłego budowę układu nerwowego płód może odczuwać ból o silniejszym natężeniu i spowodowany większą ilością czynników.
– Badano także przedwcześnie urodzone dzieci, analizując reakcje bólowe np. podczas operacji kardiochirurgicznych czy zabiegu intubacji. Takie reakcje zaobserwowano nawet u noworodków urodzonych w 25 tygodniu ciąży.
– Najczęściej uznaje się, że płód odczuwa ból po 24 tygodniu ciąży, jednak jest to prawdopodobne już od 16 tygodnia ciąży.
– Inne teorie sugerują, że płód odczuwa ból po 30 tygodniu ciąży, ponieważ wcześniej nie posiada koniecznej do tego świadomości.
– W związku z „problemem świadomości” wprowadzono do użytku pojęcie nocycepcji, czyli nieświadomej rejestracji bodźców bólowych na poziomie podkorowym. Po rozwinięciu się świadomości możliwe jest zarejestrowanie takich bodźców jako nieprzyjemnych.
Źródło: Kosińska-Kaczyńska Katarzyna, Wielgoś Mirosław, Czy płód może odczuwać ból, materiały ze strony http://journals.viamedica.pl
1. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
2. Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
3. Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
4, 5. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
6. Toporowska-Kowalska Ewa, Funkowicz Marzena, Kształtowanie preferencji smakowych we wczesnym okresie życia, http://www.kzf.ump.edu.pl/files/PL/ksztaltowanie%20prefer.smakowych.2015.pdf
7. Kornas-Biela Dorota, Prenatalny rozwój dziecka, http://www.kbroszko.dominikanie.pl/r_prenatalny.htm
Jak wygląda płód w 14 tygodniu ciąży?
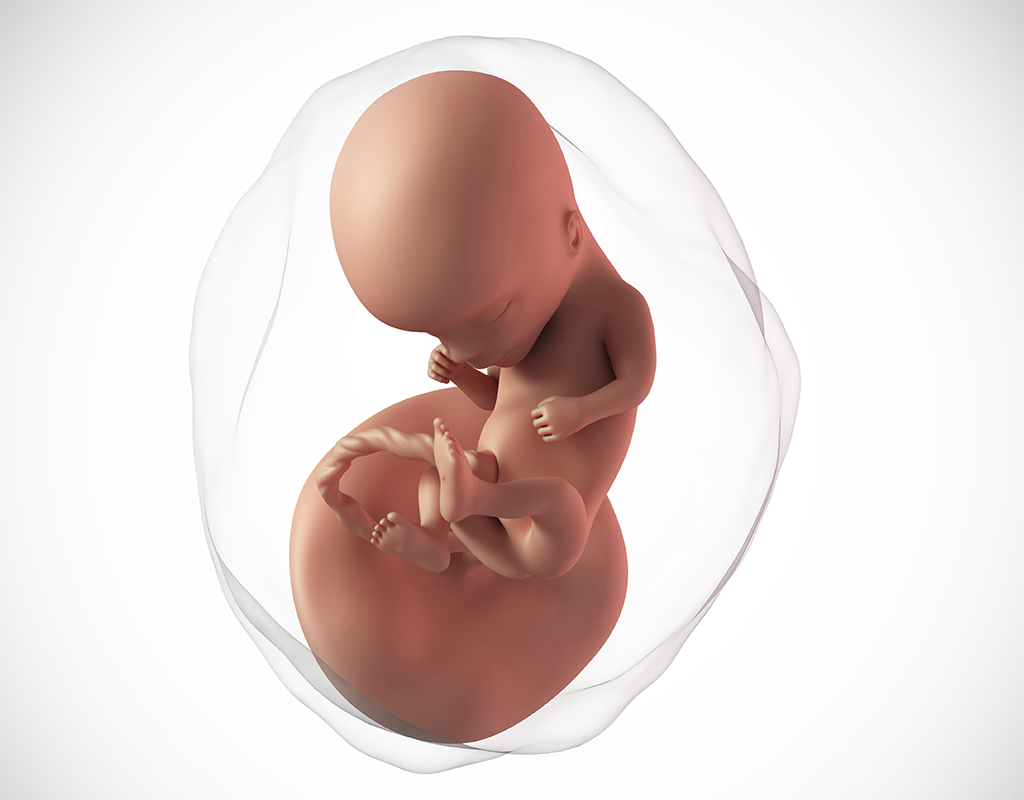
W 14 tygodniu ciąży płód mierzy ok. 87 mm (CRL) i waży mniej więcej 45 gramów. Jego długość stopy (FL) wynosi ok. 14 mm8. Wyglądem przypomina małego człowieka. Głowa stanowi teraz mniej więcej 1/3 wielkości całego ciała. Szyja jest dłuższa i bardziej wyprostowana, zamknięte oczy skierowane są do przodu, uszy są coraz bliżej docelowego miejsca. Kończyny górne są już odpowiedniej długości, dolne nadal się wydłużają i nabierają masy. Pod koniec tego tygodnia dobrze widoczne są już zewnętrzne narządy płciowe — jeśli płód ustawi się w odpowiedni sposób, będzie można z dużym prawdopodobieństwem określić jego płeć. Płód ma lekko czerwonawy odcień, ze względu na bardzo cienką skórę i brak tkanki tłuszczowej, przez co wyraźnie widoczne są prześwitujące naczynia krwionośne.
8. Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
Objawy w 14 tygodniu ciąży
W pierwszym trymestrze charakterystyczne były przede wszystkim takie objawy jak nudności, wrażliwość na zapachy, częste oddawanie moczu, huśtawka emocjonalna. W drugim trymestrze zwykle ustępują — czasami już na samym jego początku, kiedy indziej nieco później. Pojawiają się za to inne typowe symptomy.
Przede wszystkim, już niedługo widać będzie rosnący brzuch. W 14 tygodniu ciąży macica zbliża się powoli w okolice połowy drogi między spojeniem łonowym a pępkiem9. Jest wielkości przypominającej niewielkiego melona. Powiększenie to można już wyczuć przez powłoki brzuszne. Kobiety w 14 tygodniu ciąży mogą zauważyć, że ubrania robią się na nie nieco za ciasne w talii. Jednocześnie intensywny wzrost płodu oraz ustąpienie nudności czy wymiotów sprawiają, że ciężarne w II trymestrze często mają duży apetyt. Rozpoczyna się też regularne przybieranie na wadze. Powiększenie się i uniesienie macicy spowodowało, że zmalał nacisk na pęcherz moczowy — zwykle ustępuje objaw częstego oddawania moczu.
Powiększanie się macicy powodować może lekkie bóle podbrzusza, a także bóle stawów (np. stawów miednicy). Są one spowodowane zmianami hormonalnymi prowadzącymi do zatrzymywania wody i zwiększonego unaczynienia tkanek, co skutkuje rozluźnieniem oraz zwiotczeniem więzadeł stawowych miednicy. Jednocześnie stopniowo zmienia się sylwetka kobiety, co powodować może bóle okolicy lędźwiowej10. Warto działać profilaktycznie jeszcze zanim brzuch będzie duży: dobrym rozwiązaniem jest wzmacnianie mięśni i relaks podczas odpowiednio dobranych ćwiczeń.
W II trymestrze największe nasilenie osiągają zmiany związane z układem sercowo-naczyniowym. Są to m.in. wynikające ze zwiększenia rzutu serca i zatrzymywania sodu oraz wody:
– zwiększenie objętości krwi krążącej,
– obniżenie ciśnienia tętniczego,
– obniżenie obwodowego oporu naczyniowego.
W 14 tygodniu ciąży rzut serca wzrasta o mniej więcej 1,5 l/min, a ciśnienie tętnicze jest niższe o ok. 10 mm Hg. Jednocześnie wzrasta ciśnienie w żyłach udowych, a krążenie w nogach jest spowolnione, co prowadzić może do powstawania obrzęków oraz żylaków — warto im zapobiegać, nosząc specjalne rajstopy przeciwżylakowe.
Przez całą ciążę kobietom towarzyszyć mogą dolegliwości ze strony układu pokarmowego, takie jak zaparcia i zgaga. Są one związane z takimi zmianami warunkowanymi przez hormony (głównie progesteron) jak:
– obniżenie motoryki jelita grubego i wzrost wchłaniania wody,
– spowolnienie motoryki żołądka i rozluźnienie jego wpustu,
– spowolnienie motoryki jelita cienkiego i dłuższy czas wchłaniania11,
– wzrost ciśnienia wewnątrz żołądka12.
Kolejne charakterystyczne dla II trymestru objawy to problemy skórne. Jednym z nich jest powstawanie przebarwień, które zwykle pojawiają się około połowy ciąży, chociaż czasem towarzyszą kobiecie już od początku II trymestru. Niedługo mogą zacząć tworzyć się rozstępy, dlatego tak ważne jest wdrożenie odpowiedniej profilaktyki w postaci stosowania specjalnych kremów czy balsamów. Przebarwienia są wynikiem zwiększonej pigmentacji skóry na skutek działania estrogenów oraz hormonu melanotropowego. Powstawanie rozstępów również warunkowane jest działaniem hormonów, powodujących naruszenie struktury włókien kolagenowych podczas rozciągania się skóry na rosnącym brzuchu, a także piersiach czy udach (miejscach, gdzie odkłada się tkanka tłuszczowa)13.
Inne objawy mogące towarzyszyć kobiecie w 14 tygodniu ciąży to m.in. zmęczenie, drażliwość, zadyszka czy duszności, a także widoczne przez całą ciążę zmiany w gruczołach sutkowych.
9. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
10, 11. Miller, Hanretty, Położnictwo ilustrowane, Libramed, Warszawa 2000 r.
12, 13. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Na czym polega amniopunkcja?
Do końca 14 tygodnia ciąży powinno odbyć się pierwsze obowiązkowe USG. To również ostatni moment, by udać się na kolejną wizytę do ginekologa. Pomiędzy 10 a 14 tygodniem ciąży wykonuje się też test zintegrowany (badanie poziomu białka ciążowego A, badanie poziomu wolnej podjednostki beta gonadotropiny kosmówkowej oraz badanie przezierności karku podczas USG).
Początek drugiego trymestru jest momentem, w którym możliwe jest już przeprowadzenie różnych badań prenatalnych, pozwalających na wykrycie wielu wad genetycznych czy rozwojowych. Takie badania możemy podzielić na dwa rodzaje, których nie należy ze sobą mylić:
– badania przesiewowe, czyli nieinwazyjne badania pozwalające jedynie na oszacowanie ryzyka wystąpienia wad u płodu, bazujące na analizie krwi ciężarnej kobiety oraz badaniu USG,
– badania diagnostyczne, nazywane też rozstrzygającymi: pozwalają w precyzyjny sposób określić wadę, są badaniami inwazyjnymi związanymi z koniecznością pobrania materiału, w którym obecne są komórki płodu np. płynu owodniowego; wykonuje się je po uzyskaniu niepokojącego wyniku badań przesiewowych14.
Amniopunlcja: wady i zalety
Amniopunkcja to jedno z najczęściej wykonywanych diagnostycznych badań prenatalnych. Zawdzięcza to swoim zaletom jak np. :
– wysoki stopień czułości: fałszywe wyniki są rzadkością,
– stosunkowo niewielkie ryzyko poronienia: przyjmuje się, że wynosi ono ok. 1%.
Wśród wad amniopunkcji należy wymienić:
– długi czas oczekiwania na wynik, od 10 dni nawet do miesiąca (czas uzależniony jest od tego, jak długo namnażać się będą w specjalnej hodowli pobrane wraz z płynem owodniowym komórki płodu),
– niewielkie ryzyko powikłań m.in. uszkodzenia łożyska czy pępowiny, wystąpienia krwawienia u matki lub płodu, nakłucia płodu, wystąpienia infekcji wewnątrzmacicznej, wycieku wód płodowych czy pęknięcia pęcherza płodowego.
Źródło: Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016, www.badaniaprenatalne.pl
Warto pamiętać o tej różnicy — wielu przyszłych rodziców stresuje się niepokojącymi wynikami badań przesiewowych, zakładając, że oznaczają wystąpienie poważnej wady u dziecka. Tymczasem w większości przypadków dalsze badania nie potwierdzają żadnych nieprawidłowości.
Jednym z diagnostycznych badań prenatalnych przeprowadzanych najczęściej między 13 a 19 tygodniem ciąży jest amniopunkcja, nazywana też amniocentezą. Polega ona na pobraniu próbki płynu owodniowego. Ponieważ znajdują się w nim komórki płodu, pochodzące ze skóry, układu pokarmowego i układu moczowo-płciowego, możliwe jest zbadanie kariotypu, czyli zestawu chromosomów płodu.
Jak przebiega amniopunkcja?
– Sam zabieg trwa około 20 minut i wykonuje się go, kontrolując sytuację za pomocą aparatu USG.
– Zabieg przeprowadza się zwykle w znieczuleniu miejscowym, choć tak naprawdę jest on właściwie bezbolesny (ukłucie cienką igłą jest porównywalne do tego podczas pobierania krwi). Przez ścianę macicy dokonuje się wkłucia i pobrania płynu owodniowego, w taki sposób, by nie dotykać łożyska ani płodu.
– Płyn owodniowy zostaje wciągnięty do strzykawki. Po wyciągnięciu igły wykonuje się dokładne badanie USG płodu, by sprawdzić, czy wszystko jest w porządku.
Amniopunkcja jest badaniem inwazyjnym, jednak większość kobiet nie odczuwa po niej większych dolegliwości. Pojawić się może lekkie krwawienie z pochwy, czasem można zauważyć mały wyciek płynu owodniowego. Wskazane jest unikanie wysiłku fizycznego przez dobę15.
Kiedy przeprowadza się amniopunkcję?
– Nieprawidłowy wynik badań przesiewowych,
– matka w wieku powyżej 35 lat lub ojciec w wieku powyżej 55 lat,
– urodzenie dziecka z wadami chromosomalnymi, wadą cewy nerwowej, chorobą metaboliczną lub wadą ośrodkowego układu nerwowego,
– choroby genetyczne w rodzinie,
– ustalanie ojcostwa w trakcie trwania ciąży.
Badania prenatalne: korzyści dla dziecka
Wiele osób postrzega badania prenatalne głównie w kontekście aborcji związanej z wadami płodu. W innych osobach budzą lęk — wciąż pokutuje przekonanie, że są niebezpieczne dla płodu. Nierzadka jest też postawa, w której przyszli rodzice „wolą nie wiedzieć”, bo uważają, że dziecku w łonie matki i tak nie da się pomóc. Tymczasem warto nie ulegać emocjom i pamiętać, że wczesna diagnoza to w wielu sytuacjach możliwość leczenia płodu.
Oto przykłady terapii wewnątrzmacicznej:
– amnioinfuzja lub amnioredukcja, czyli regulacja ilości płynu owodniowego,
– transfuzja dopłodowa krwi np. przy konflikcie serologicznym,
– zabiegi polegające na drenowaniu narządów płodu (np. przy wodogłowiu),
– leczenie przepukliny oponowo-rdzeniowej czy przeponowej,
– punkcja wysięków,
– zmniejszanie wad zastawkowych serca np. przez wykonanie balonoplastyki,
– farmakologiczna terapia serca płodu,
– likwidacja zastojów moczu przez zakładanie tzw. shuntów.
Źródło: Preis Krzysztof, Terapia prenatalna – obecne możliwości, https://podyplomie.pl/publish/system/articles/pdfarticles/000/013/064/original/26-32.pdf?1472476003
14. www.badaniaprenatalne.pl
15. Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
Na czym polega test potrójny?
Test potrójny to nieinwazyjne przesiewowe badanie prenatalne, które wykonuje się najczęściej między 14 a 20 tygodniem ciąży. Pozwala na wykrycie prawdopodobieństwa wystąpienia takich zaburzeń jak m.in.:
– zespół Downa,
– zespół Edwardsa,
– rozszczep kręgosłupa.
Badanie polega na pobraniu krwi od kobiety ciężarnej i ocenie poziomu stężenia:
– AFP, czyli alfa-fetoproteiny,
– beta HCG, czyli gonadotropiny kosmówkowej,
– estriolu.
Warto podkreślić, że obecnie test potrójny nie ma już tak dużego znaczenia diagnostycznego jak kiedyś, ponieważ o wiele bardziej czuły badaniem jest wykonywany do 14 tygodnia ciąży test zintegrowany, obejmujący badanie USG z oceną przezierności karku, ocenę poziomu stężenia białka ciążowego A oraz ocenę stężenia beta HCG. Jeżeli jednak kobieta nie zdążyła wykonać na czas testu zintegrowanego, warto zdecydować się na to badanie.
Bardziej miarodajną alternatywą dla testu potrójnego jest tzw. badanie NIFTY, czyli detekcja DNA płodowego we krwi matki. Wyróżnia się ono czułością ponad 99%, wykrywalnością szerokiego spektrum wad oraz długim okresem wiarygodności — można je przeprowadzić między 10 a 24 tygodniem ciąży. Jest to nieinwazyjne przesiewowe badanie prenatalne, polegające na analizie pobranej od matki krwi. Wadą badania NIFTY jest jego wysoka cena, wynosząca ok. 2500 zł16.
Czym jest badanie przepływu w obrębie przewodu żylnego?
Kolejnym nieinwazyjnym badaniem prenatalnym jest badanie przepływu krwi w przewodzie żylnym płodu. Podczas specjalnego badania ultrasonograficznego wylicza się współczynnik pulsacji żył, a także dokonuje oceny skurczów przedsionków serca — jest to tzw. wysokość fali A. W przypadku zerowej lub ujemnej wysokości fali możemy mieć do czynienia z ryzykiem wystąpienia wad układu krążenia, zespołu Downa czy innych wad chromosomalnych. Nieprawidłowy przepływ w przewodzie żylnym utrudnia zaopatrywanie mózgu i górnej części ciała płodu w wystarczającą ilość tlenu.
Badanie przepływu krwi w przewodzie żylnym dokonuje się podczas USG. Nie jest to jednak badanie rutynowe — wymaga dużego doświadczenia oraz specjalistycznego sprzętu. Wskazaniem do jego wykonania jest np. nieprawidłowy wynik badania przezierności karku płodu (NT)17.
Przerywanie ciąży w polskim prawie
Obecnie obowiązujące w Polsce prawo dopuszcza przerwanie ciąży w trzech przypadkach:
– ciąża zagrażająca życiu lub zdrowiu kobiety (dopuszczalne przez cały okres trwania ciąży; takie zagrożenie musi być stwierdzone przez innego lekarza niż ten dokonujący zabiegu, chyba że życie kobiety jest bezpośrednio zagrożone),
– także ciężkie i nieodwracalne uszkodzenie płodu lub choroba, która zagraża jego życiu (dopuszczalne do momentu osiągnięcia przez płód zdolności do samodzielnego przeżycia poza ciałem matki; wystąpienie takich okoliczności musi stwierdzić inny lekarz niż ten dokonujący zabiegu),
– ciąża powstała w wyniku przestępstwa, czyli gwałtu, kazirodztwa lub stosunków seksualnych z osobą poniżej 15 roku życia (dopuszczalne do 12 tygodnia ciąży; zaistnienie tych okoliczności musi stwierdzić prokurator).
Źródło: Ustawa z dnia 7 stycznia 1993 r. o planowaniu rodziny, ochronie płodu ludzkiego i warunkach dopuszczalności przerywania ciąży
17. J.w.
Źródła:
– prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
– Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
– Kornas-Biela Dorota, Prenatalny rozwój dziecka, http://www.kbroszko.dominikanie.pl/r_prenatalny.htm
– Kosińska-Kaczyńska Katarzyna, Wielgoś Mirosław, Czy płód może odczuwać ból, materiały ze strony http://journals.viamedica.pl
– Miller, Hanretty, Położnictwo ilustrowane, Libramed, Warszawa 2000 r.
– Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
– Preis Krzysztof, Terapia prenatalna – obecne możliwości, https://podyplomie.pl/publish/system/articles/pdfarticles/000/013/064/original/26-32.pdf?1472476003
– Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
– Toporowska-Kowalska Ewa, Funkowicz Marzena, Kształtowanie preferencji smakowych we wczesnym okresie życia, http://www.kzf.ump.edu.pl/files/PL/ksztaltowanie%20prefer.smakowych.2015.pdf
– Ustawa z dnia 7 stycznia 1993 r. o planowaniu rodziny, ochronie płodu ludzkiego i warunkach dopuszczalności przerywania ciąży