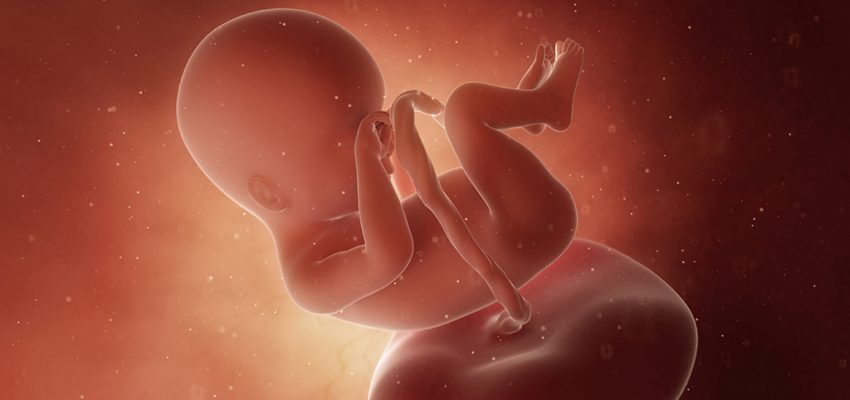
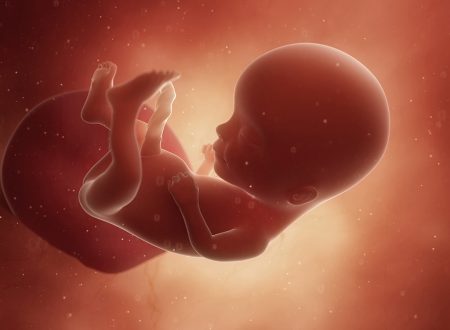
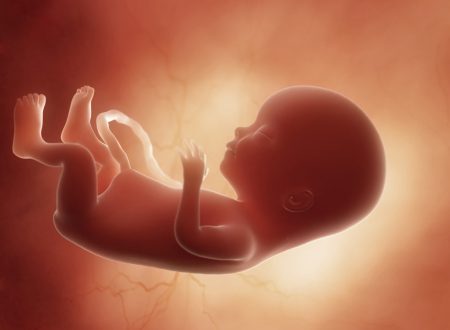
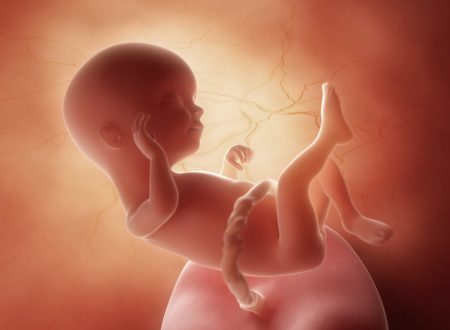
19 tydzień ciąży to 17 tydzień życia płodowego — trwa II trymestr i 5 miesiąc ciąży. Płód pokrywa się meszkiem płodowym i mazią płodową, które zapewniają mu ochronę przed niekorzystnymi czynnikami zewnętrznymi oraz odpowiednią temperaturę ciała. Pojawia się także tkanka tłuszczowa i rozwijają się mięśnie, coraz dojrzalszy jest też układ oddechowy. W 19 tygodniu ciąży wiele kobiet czuje już ruchy dziecka, w przypadku wieloródek mogą stawać się one bardziej wyraźne. W tym czasie szczególnie dokuczliwy bywa ból więzadeł macicy czy ból dolnego odcinka pleców; dlatego warto zadbać o prawidłową postawę i bezpieczną aktywność fizyczną. Na tym etapie należy pamiętać o wykonaniu odpowiednich badań. Warto też zacząć planować poród — decyzje związane z miejscem rodzenia czy samym przebiegiem porodu powinny być dobrze przemyślane, najlepiej na spokojnie, zanim dopadnie nas stres przedporodowy. Zobacz, czym jest Plan Porodu i kiedy zapisać się do szkoły rodzenia.
- Jak rozwija się płód w 19 tygodniu ciąży?
- Jak wygląda płód w 19 tygodniu ciąży?
- Objawy w 19 tygodniu ciąży
- Jakie badania trzeba wykonać w 19 tygodniu ciąży?
- Decyzje dotyczące porodu: gdzie rodzić?
- Czym jest Plan Porodu?
- Czas na wybór szkoły rodzenia
Jak rozwija się płód w 19 tygodniu ciąży?
19 tydzień ciąży to 17 tydzień życia płodowego. Trwa 5 miesiąc ciąży i II trymestr. Zbliżamy się do połowy ciąży – teraz płód nie będzie już rósł tak szybko, natomiast zmieniać się będą jego proporcje, przebiegać będzie także ostateczna faza rozwoju m.in. układu oddechowego. Chociaż wzrost na tym etapie ulega spowolnieniu, nadal zwiększa się masa ciała, która w dniu porodu może być nawet 15 razy większa niż obecnie1.
Prawidłowe proporcje mają już ręce oraz nogi — ich poszczególne odcinki posiadają odpowiednią długość. Całe ciało nadal jest dość szczupłe, chociaż stopniowo przybywa mięśni oraz tkanki tłuszczowej. Mięśnie szyi są na tyle silne, że płód potrafi poruszać głową do przodu i tyłu. W dalszym ciągu rozwija się głowa oraz twarz, a w żuchwie i szczęce znajdują się już zęby mleczne, które wyrżną się w pierwszych miesiącach życia dziecka2. Pojawiają się także zawiązki zębów stałych3. Dalej twardnieje szkielet, dzięki zgromadzonemu w kościach wapniowi4. Oczy skierowane są do przodu, a uszy odstają od głowy i znajdują się na odpowiedniej wysokości5.
Praca gruczołów łojowych powoduje, że na ciele płodu stopniowo pojawia się maź płodowa, pełniąca głównie funkcję ochronną. Czasem zanika ona, zanim dziecko się urodzi, jednak często po porodzie nadal jest ono nią pokryte, zwłaszcza jeśli urodzi się przed terminem6.
Meszek płodowy, czyli lanugo, pokrywa już większą część ciała płodu. Z kolei na głowie zauważyć możemy włosy, a nad oczami również brwi7.
19 tydzień ciąży, czyli 17 tydzień życia płodowego, jest bardzo istotny dla rozwoju układu oddechowego. W początkowej fazie rozwoju, nazywanej stadium rzekomogruczołowym, płuca posiadają budowę gruczołową, co uniemożliwia im prowadzenie wymiany gazowej. Na tym etapie dochodzi do wielu podziałów oraz wykształcenia oskrzelików końcowych. Od 19 tygodnia ciąży proces dzielenia się drzewa oskrzelowego uznaje się za zakończony. Teraz oskrzela i oskrzeliki będą ulegać poszerzeniu i kanalizowaniu — trwać to będzie aż do 25 tygodnia ciąży. Ten etap nazywamy stadium kanalikowym8.
Warto wiedzieć
Czym jest maź płodowa?
Pokrywająca płód maź płodowa składa się z:
– wydzieliny gruczołów łojowych,
– meszka płodowego,
– równnież ze złuszczonego naskórka.
Maź płodowa pełni wiele ważnych funkcji m.in.:
– tworzenie bariery mechanicznej zapobiegającej utracie ciepła,
– ochrona przed wnikaniem szkodliwych drobnoustrojów,
– ochrona delikatnej skóry płodu przed działaniem płynu owodniowego,
– niwelowanie ryzyka rozmiękania naskórka,
– także odżywienie i nawilżenie naskórka.
Patrząc z biologicznego puntu widzenia, maź płodowa to przede wszystkim woda, a także białka oraz lipidy. Zawartość takich substancji jak antyoksydanty, lizozym czy laktoferyna pozwala na prawidłowe pełnienie funkcji antybakteryjnej.
Źródła: prof. dr hab. n. med. Czarnecka-Operacz Magdalena, lek. Sadowska-Przytocka Anna, Klasyczne zmiany skórne u noworodków jako trudny problem w codziennej praktyce klinicznej, https://podyplomie.pl/pediatria/25560,klasyczne-zmiany-skorne-u-noworodkow-jako-trudny-problem-w-codziennej-praktyce-klinicznej, Mińko Agnieszka, Pielęgnacja skóry noworodka latem. Na co zwrócić szczególną uwagę, by chronić delikatną skórę dziecka, http://oipip.opole.pl/wp-content/uploads/2017/08/aktualnosci_pielegnacja_skory_noworodka_latem.pdf
1, 2. Abrahams Peter, Ciąża. Wszystko, co trzeba wiedzieć od poczęcia do porodu, Świat Książki, Warszawa 2009
3. Dr MacDougall Jane, Ciąża tydzień po tygodniu, MUZA SA, Warszawa 2009
4. Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
5, 6. Dr Anderson John, Dr Boogert Tom, Dr Greg Kesby, O’Connor Janette, Dr Robertson Robert, Dr Scott Fergus, Kalendarz mojej ciąży, wydawnictwo Feeria
7. Hieronim Bartel, Embriologia: podręcznik dla studentów, Państwowy Zakład Wydawnictw Lekarskich, Warszawa 2012
8. prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
Jak wygląda płód w 19 tygodniu ciąży?
W 19 tygodniu ciąży płód ma długość ok. 15 cm (CRL), a waży mniej więcej 250 gramów9. Z wyglądu przypomina małego człowieka, który zyskuje coraz bardziej prawidłowe proporcje. Chociaż głowa nadal jest zbyt duża w stosunku do reszty ciała, to właściwą długość uzyskały wszystkie odcinki kończyn. Powoli pojawia się tkanka tłuszczowa i następuje rozwój mięśni, choć w tym momencie ciało nadal jest szczupłe, a skóra delikatna i prześwitująca — jednak stopniowo coraz mniej pomarszczona.
Płód w dużej części pokryty jest lanugo, na głowie i brwiach można często zaobserwować pierwsze włosy. Oczy pozostają zamknięte, natomiast usta otwierają się i zamykają. Płód posiada paznokcie, linie papilarne, brodawki sutkowe oraz dobrze wykształcone zewnętrzne narządy płciowe. Jest bardzo aktywny, co można zaobserwować często podczas badania USG.
9. Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
Objawy w 19 tygodniu ciąży
19 tydzień ciąży to już prawie połowa drugiego trymestru i jednocześnie niemal półmetek całej ciąży. Zazwyczaj kobiety czuję się w tym okresie dobrze i mają sporo energii, chociaż nie musi być to regułą. Na pewno jednak wkrótce powiększający się intensywnie brzuch i dolegliwości związane m.in. z bólami kręgosłupa spowodują szybsze męczenie się i ociężałość — dlatego warto właśnie teraz zająć się takimi sprawami jak przyszykowanie pokoju dla dziecka czy wyprawki. U niektórych kobiet można już zaobserwować tzw. syndrom wicia gniazda. Jednocześnie drugi trymestr jest często czasem zwiększonej aktywności seksualnej, co w przypadku ciąży o prawidłowym przebiegu nie stanowi żadnego zagrożenia dla płodu.
Dokuczliwym objawem w tym okresie jest ból więzadeł macicy, objawiający się bólem w jednej lub obu pachwinach. Jest to stan naturalny, spowodowany powiększaniem się macicy i zmianami hormonalnymi, dlatego nie powinien być powodem do niepokoju. Może jednak powodować poważny dyskomfort, dlatego warto czasem położyć się, by zmniejszyć nacisk i zniwelować dolegliwości bólowe10.
W 19 tygodniu ciąży dno macicy znajduje się już bardzo blisko pępka — mniej więcej jeden palec poniżej niego.
Syndrom wicia gniazdka i oksytocyna
Syndrom wicia gniazda to określenie używane często w stosunku do kobiet w ciąży, które za wszelką cenę chcą jak najlepiej przygotować wszystko na pojawienie się dziecka — w nagłym przypływie energii mogą planować remont, sprzątać wszystkie zakamarki, prasować ubranka czy nawet planować przeprowadzkę.
Chociaż syndrom wicia gniazda kojarzy się głównie z ostatnimi tygodniami przed porodem, to często ma miejsce wcześniej np. w 5 miesiącu ciąży lub nawet na samym jej początku. II trymestr jest idealnym momentem na tego typu przygotowania, ponieważ ustępują dolegliwości z I trymestru, a jednocześnie brzuch nie jest jeszcze bardzo duży i kobieta ma sporo energii.
Syndrom wicia gniazda występujący blisko porodu jest kojarzony z działaniem oksytocyny. Ta nazywana hormonem szczęścia substancja jest wydzielana przez całą ciążę w niewielkich ilościach, a jej stężenie wzrasta pod koniec ciąży i kulminację osiąga podczas porodu.
Co warto wiedzieć o oksytocynie?
– Jest hormonem peptydowym składającym się z 9 aminokwasów i neuroprzekaźnikiem,
– uwalniana jest w podwzgórzu,
– jest odpowiedziana m.in. za zachowania rodzicielskie i seksualne,
– niezbędna jest podczas porodu (stymuluje skurcze macicy i pomaga jej rozkurczyć się po porodzie) oraz laktacji (bierze udział w mechanizmie wydzielania mleka),
– nazywa się ją hormonem miłości, ponieważ jej wysoki poziom zwiększa poziom opiekuńczości, poczucie dobrostanu, chęć bycia z innymi ludźmi i poziom zaufania,
– przyczynia się do obniżenia stresu i lęku, poprzez obniżenie aktywności ciała migdałowatego — struktury odpowiedzialnej m.in. za powstawanie strachu.
Źródła: Hohol Mateusz, Kwiatek Łukasz, Samolubny, Charaktery styczeń 2014, materiał ze strony http://mateuszhohol.filozofiawnauce.pl/wp-content/uploads/2012/12/Charaktery_Samolubny_opiekun_Hohol-Kwiatek.pdf, dr n. med. Baranowska Barbara, Oksytocyna jakiej nie znamy, http://www.rodzicpoludzku.pl/Wiedza-o-porodzie/Oksytocyna-jakiej-nie-znamy.html
Na tym etapie ciąży coraz bardziej uciążliwe stawać się mogą bóle odcinka lędźwiowo-krzyżowego.
Problem ten jest bardzo powszechny i dotyczy aż 45-56% kobiet ciężarnych. Najczęściej bóle są odczuwalne od 12-18 tygodnia ciąży, a w ciąży zaawansowanej nasilają się jeszcze bardziej11. Są one związane w dużej mierze ze wzrostem masy i zmianą pozycji ciała, polegającą na wysunięciu do przodu powiększającego się brzucha, a tym samym na znacznym przesunięciu środka ciężkości. Aby zrównoważyć powstające w ten sposób przodopochylenie miednicy, pojawia się tzw. hiperlordoza lędźwiowa, zwiększająca odchylenie tułowia do tyłu. Chociaż w ciąży jest to stan fizjologiczny, to może powodować wiele dolegliwości bólowych, a w połączeniu z istniejącymi już wadami postawy czy przebytymi urazami stwarza jeszcze większy problem.
W walce z bólem spowodowanym zmianą postawy pomóc może wiele metod np.:
– odpowiednia aktywność fizyczna np. joga, pływanie, pilates,
– ćwiczenia ukierunkowane na utrzymanie prawidłowej postawy ciała,
– fizjoterapia,
– stosowanie pasów podtrzymujących (w zaawansowanej ciąży),
– relaks,
– masaż (dostosowany do potrzeb kobiet ciężarnych),
– stosowanie specjalnych poduszek pod odcinek lędźwiowy,
– terapia manualna,
– leczenie farmakologiczne (tylko przy bardzo nasilonych dolegliwościach, najczęściej stosuje się paracetamol).
Dzięki zastosowaniu wyżej wymienionych metod możliwe jest wzmocnienie osłabionych mięśni oraz zmniejszenie napięcia tych nadmiernie obciążonych12.
Czym jest zespół skrzyżowania dolnego?
Zespół skrzyżowania dolnego to jeden z tak zwanych zespołów posturalnych, związanych z nadmiernym napięciem pewnych mięśni i jednocześnie nadmiernym osłabieniem innych. Zespoły posturalne określane są często mianem chorób cywilizacyjnych — występują bardzo często i są w dużej mierze związane z siedzącym trybem życia.
Podczas ciąży jednak mechanizm powstawania zespołu skrzyżowania dolnego jest nieco inny; na skutek przesunięcia środka ciężkości, przodopochylenia miednicy i pogłębienia lordozy lędźwiowej dochodzi do zachwiania równowagi mięśniowej w obrębie odcinka lędźwiowego oraz miednicy.
W tej sytuacji nadmiernie napięte są:
– mięśnie zginacze stawu biodrowego,
– mięśnie prostowniki w odcinku lędźwiowym.
Rozciągnięte i osłabione są natomiast:
– mięśnie brzucha,
– prostowniki stawu biodrowego (np. mięsień pośladkowy wielki).
Powstająca nierównowaga staje się przyczyną zwiększonego napięcia mięśniowego, powstawania przeciążeń oraz mięśniowo-powięziowych punktów spustowych.
– Mięśniowo-powięziowe punkty spustowe to niezwykle czułe punkty zlokalizowane w obrębie najbardziej napiętych pasm mięśniowych. Ich uciskanie powoduje ból, który może być promieniujący i rozchodzić się w różnych kierunkach.
Źródło: Majchrzycki Marian, Mrozikiewicz Przemysław, Kocur Piotr, Bartkowiak-Wieczorek Joanna, Hoffmann Marcin, Stryła Wanda, Seremak-Mrozikiewicz Agnieszka, Grześkowiak Edmund, Dolegliwości bólowe dolnego odcinka kręgosłupa u kobiet w ciąży, materiał ze strony https://journals.viamedica.pl/
Wśród innych objawów towarzyszących kobiecie w 19 tygodniu ciąży pojawić się mogą m.in.:
– dolegliwości ze strony układu trawiennego: zgaga, zaparcia, wzdęcia, gazy czy niestrawność,
– duszności, zawroty głowy i omdlenia,
– uczucie zatkanego nosa czy uszu,
– krwawienie z nosa lub dziąseł,
– także powstawanie żylaków, w tym hemoroidów (żylaków odbytu),
– opuchlizna, zwłaszcza stóp, kostek czy dłoni,
– zespół cieśni nadgarstka,
– zwiększona ilość wydzieliny pochwowej,
– też problemy z pamięcią i koncentracją,
– szybszy wzrost włosów i paznokci,
– zmiany skórne w postaci różnego rodzaju przebarwień, rozstępów czy podrażnień,
– także wyczuwalne już u wielu kobiet ruchy płodu13.
10. dr Stone Joanne, dr Eddleman Keith, Duenwald Mary, Ciąża dla bystrzaków, Helion 2007
11. Majchrzycki Marian, Mrozikiewicz Przemysław, Kocur Piotr, Bartkowiak-Wieczorek Joanna, Hoffmann Marcin, Stryła Wanda, Seremak-Mrozikiewicz Agnieszka, Grześkowiak Edmund, Dolegliwości bólowe dolnego odcinka kręgosłupa u kobiet w ciąży, materiał ze strony https://journals.viamedica.pl/
12. dr Majchrzycki Marian, Terapia manualna u kobiet w ciąży, http://www.ostea.pl/images/terapia_manualna_u_kobiet_w_ciazy.pdf
13. Objawy zebrane na podstawie wszystkich źródeł
Jakie badania trzeba wykonać w 19 tygodniu ciąży?
Między 15 a 20 tygodniem ciąży należy wykonać określone badania, pozwalające na monitorowanie stanu płodu, podjęcie działań profilaktycznych, a w razie potrzeby — szybkie rozpoczęcie leczenia.
Wśród badań obowiązkowych w tym okresie znajdują się:
– morfologia krwi,
– badanie moczu,
– pomiar ciśnienia,
– pomiar wagi ciała,
– badanie położnicze (sprawdzenie wysokości dna miednicy),
– również badanie na obecność przeciwciał wirusowego zapalenia wątroby (w razie wykrycia zakażenia u kobiety możliwe jest zaplanowanie odpowiedniego działania zaraz po narodzeniu dziecka).
Zaleca się także wykonanie:
– badania na obecność przeciwciał odpornościowych (anty-Rh),
– także oceny pH wydzieliny pochwowej14.
Jakie objawy wymagają pilnej konsultacji lekarskiej?
Lekarza warto informować o wszystkich zmianach zachodzących w naszym ciele. Istnieją jednak pewne symptomy wymagające pilnej interwencji. W 19 tygodniu ciąży zaniepokoić nas może:
– krwawienie lub plamienie,
– nasilony lub długotrwały ból brzucha,
– wyciek jasnego płynu z pochwy (płyn owodniowy może sączyć się powoli lub nagle wytrysnąć),
– też bardzo silny obrzęk twarzy, palców czy dłoni,
– wysoka gorączka,
– dreszcze,
– również zaburzenia widzenia,
– ból przy oddawaniu moczu,
– silny i długotrwały ból głowy,
– brak wyczuwalnych ruchów płodu przez dłuższy czas, jeśli wcześniej były dobrze wyczuwalne i dość częste,
– silne lub regularne skurcze,
– także nietypowe odczucie napięcia i ociężałości.
Źródła: Curtis Glade B., Ciąża. 40 kolejnych tygodni, Amber, Warszawa 1997 r., dr Stone Joanne, dr Eddleman Keith, Duenwald Mary, Ciąża dla bystrzaków, Helion 2007
Decyzje dotyczące porodu: gdzie rodzić?
Część przyszłych mam niemal od samego początku ciąży wie dokładnie, gdzie chciałaby rodzić i w jaki sposób. Inne z kolei prawie do końca mają różne wątpliwości w tym zakresie. Warto zawczasu przemyśleć wszystkie decyzje związane z porodem. II trymestr to idealny czas na to — w zaawansowanej ciąży kobiety są zwykle bardziej zmęczone, ociężałe, a do tego często pełne obaw związanych ze zbliżającym się rozwiązaniem. Zobacz, nad czym warto się zastanowić.
Pierwsza decyzja dotyczyć będzie wyboru miejsca rodzenia. Może być to:
– szpital (państwowy lub prywatny),
– własny dom,
– również tzw. dom narodzin15.
Najczęściej wybieraną opcją jest poród w szpitalu. Ma ona niewątpliwie wiele zalet:
– przede wszystkim bezpieczeństwo wynikające z bliskości sprzętu medycznego i wykwalifikowanej opieki, a także odpowiednie warunki m.in. sterylność,
– możliwość skorzystania z różnych form znieczulenia czy wsparcia farmakologicznego,
– także szybka pomoc w razie komplikacji (zarówno matce, jak i noworodkowi).
Jako wadę rodzenia w szpitalu wymienia się najczęściej brak intymności czy nieodpowiednie podejście personelu medycznego, który nie przywiązuje wystarczającej wagi do tego, by kobieta miała swój aktywny udział porodzie i podejmowaniu kluczowych decyzji. Warto jednak przypomnieć, że obecnie mamy możliwość wybrania konkretnego szpitala czy nawet „wynajęcia” konkretnej położnej, co może zapewnić większy komfort i poczucie bezpieczeństwa. Rodzenie w szpitalu zaleca się przede wszystkim kobietom rodzącym po raz pierwszy, które nie wiedzą jeszcze do końca, czego się spodziewać. Jest też wskazane przy ciąży z jakimikolwiek powikłaniami czy z wysokim ryzykiem okołoporodowym.
Jeśli decydujemy się na rodzenie szpitalu, wybierając kolejną placówkę, sprawdźmy:
– jakie rodzaje znieczulenia (i na jakich warunkach) proponuje,
– czy jest w niej stale dostępy anestezjolog,
– również jak wygląda kwestia zatrzymania przy sobie dziecka po porodzie,
– jak wygląda kwestia porodów rodzinnych i pozostawania partnera w sali po porodzie,
– także jacy specjaliści dostępni są na miejscu16.
Jeżeli zależy nam na indywidualnym podejściu, intymności, w pełni komfortowych warunkach, wysokiej dostępności specjalistów czy odpowiedniego sprzętu, możemy zdecydować się na szpital prywatny. Jest to jednak dosyć kosztowne rozwiązanie, za które zapłacimy ok. 5000 zł-10000 zł — cena uzależniona jest od wielu czynników jak m.in. rodzaj porodu, wybór konkretnego lekarza czy położnej, długość przebywania w szpitalu itp.
Kolejną opcją jest poród domowy, czyli we własnym domu, z pomocą położnej. To rozwiązanie również ma swoje zalety m.in.:
– zapewnia poczucie intymności i bezpieczeństwa,
– obecność położnej, która jest skupiona tylko na jednej kobiecie,
– poczucie komfortu, związane z rodzeniem w znanym miejscu, bez hałasu i w otoczeniu najbliższych,
– także ograniczenie do minimum procedur medycznych,
– flora bakteryjna jest bezpieczniejsza niż w szpitalu,
– członkowie rodziny mogą również swobodnie uczestniczyć w porodzie.
Wadą porodu rodzinnego jest trudność w zapewnieniu odpowiedniej opieki, jeśli coś pójdzie nie tak — konieczny jest transport do szpitala. Dlatego poród domowy jest bezpieczny w przypadku ciąży niskiego ryzyka oraz po dokładnym zaplanowaniu ewentualnego transportu do szpitala.
Inną alternatywą, wciąż dość mało znaną, są tzw. domy narodzin, nazywane czasem również „hotelem porodowym” czy niezależnym centrum porodowym. Mogą być to zarówno całkowicie niezależne placówki, jak też specjalne oddziały położnicze czy centra położone przy szpitalach.
Zalety takiego rozwiązania to:
– intymność i przytulna atmosfera (domy narodzin urządzone są na wzór „zwykłych” domów),
– komfort (pomimo „domowego” wystroju, w domach narodzin znajduje się wiele sprzętów pomocnych podczas rodzenia np. specjalna piłka czy duża wanna),
– także opieka położnej skupiona jest na jednej kobiecie,
– ograniczenie do minimum procedur medycznych,
– również swobodne uczestnictwo partnera w porodzie,
– często bliskość szpitala, co umożliwia uzyskanie szybkiej pomocy w razie komplikacji17.
15. http://www.rodzicpoludzku.pl
16. dr Stone Joanne, dr Eddleman Keith, Duenwald Mary, Ciąża dla bystrzaków, Helion 2007
17. http://www.rodzicpoludzku.pl
Czym jest Plan Porodu?
Nazwa Plan Porodu nie brzmi zbyt oficjalnie, jednak jest on normalnym dokumentem, który dołącza się do dokumentacji medycznej kobiety i który powinien być respektowany podczas porodu przez personel medyczny. Podstawą do sporządzania Planu Porodu są Standardy Opieki Okołoporodowej, gwarantujące kobiecie m.in. prawo do decydowania o tym, jak będzie przebiegał poród. Jeżeli z powodu nieprzewidzianych komplikacji itp. trzeba będzie wprowadzić w nim zmiany, kobieta powinna zostać zawczasu o tym poinformowana.
Plan Porodu kobieta omawia z lekarzem prowadzącym lub położną, zazwyczaj pod koniec ciąży. Warto jednak o wiele wcześniej rozważyć pewne kwestie z nim związane i znać swoje preferencje.
Dokument jest bardzo szczegółowy — dlatego poniżej podajemy ogólny zakres jego tematyki:
– oczekiwania kobiety dotyczące miejsca oraz warunków porodu (np. jakie oświetlenie preferuje, czy zależy jej na wannie lub prysznicu w sali, czy woli salę jedno czy wieloosobową, czy chce rodzić we własnym ubraniu itp.),
– odnośnie osób znajdujących się na sali porodowej (np. czy ma być to partner czy ktoś inny, czy kobieta woli rodzic sama, komu przekazywać informacje, czy akceptowana jest obecność studentów itp.),
– również oczekiwania odnośnie przygotowań do porodu (np. kwestia lewatywy, golenia krocza, założenia wenflonu),
– odnośnie samego porodu (np. w pierwszej fazie możliwość poruszania się i korzystania z drabinki, wanny, prysznica itp., w drugiej fazie możliwość wyboru pozycji i spontanicznego parcia, wybór rodzenia na fotelu porodowym lub materacu, czy kobieta akceptuje znieczulenie, a jeśli tak, to na jakich warunkach, czy akceptuje podanie środków naskurczowych w celu urodzenia łożyska),
– także oczekiwania odnośnie takich kwestii jak ew. cesarskie cięcie, nacięcie krocza, wywołanie porodu,
– odnośnie czasu po porodzie np. dotyczące przecięcia pępowiny, kontaktu z dzieckiem „skóra do skóry”, karmienia piersią, przebywania noworodka na oddziale położniczym, szczepienia noworodka18.

Czas na wybór szkoły rodzenia
Kiedy zbliżamy się do połowy ciąży, warto zastanowić się nad wyborem szkoły rodzenia. Z reguły na zajęcia zaczynamy uczęszczać po 25 tygodniu ciąży, tak by zakończyć je kilka tygodni przed porodem. Jednak do niektórych szkół rodzenia jest spora kolejka, dlatego na ich stronach możemy odnaleźć zachętę do zapisywania się jak najwcześniej: w II, a nawet w I trymestrze.
Warto podkreślić, że większość zajęć w szkołach rodzenia jest bezpłatna, jeśli korzystamy z nich w miejscu zameldowania czy w miejscu, w którym płacimy podatki. Są one także darmowe m.in. dla podopiecznych domów matki i dziecka. Wiele szkół rodzenia zlokalizowanych jest przy szpitalach, lecz istnieją też miejsca działające zupełnie niezależnie. Zajęcia z reguły organizowane są wieczorami, dlatego osoby pracujące zazwyczaj nie mają problemu z uczęszczaniem na nie. Do wyboru mamy różnego rodzaju kursy: zarówno ekspresowe, trwające kilka godzin, jak też bardzo szczegółowe, trwające kilka tygodni — wszystko zależy od naszych potrzeb.
Czego można się nauczyć, chodząc do szkoły rodzenia?
– Możemy zdobyć wiedzę z zakresu przebiegu ciąży, rozwoju płodu, zmian w ciele kobiety czy też możliwych powikłań. Nauczymy się rozpoznawać niepokojące sygnały i radzić sobie z dolegliwościami, a także prowadzić zdrowy tryb życia.
– Przede wszystkim dowiemy się, jak krok po kroku wygląda poród: jak oddychać, przeć, jakie pozycje można przyjąć itp. Poznamy standardy opieki okołoporodowej, wady i zalety różnych rodzajów znieczuleń czy zabiegów okołoporodowych. Uzyskamy wiele cennych praktycznych porad na temat np. spakowania torby do szpitala czy różnych formalności.
– Również dowiemy się, jak postępować z noworodkiem, co jest szczególnie ważne dla osób, które po raz pierwszy zostaną rodzicami. Nauczymy się także m.in. jak kąpać, przewijać, trzymać dziecko czy skompletować dla niego wyprawkę.
– Zajęcia w szkole rodzenia są przeznaczone również dla partnerów, którzy dowiedzą się, jak aktywnie wspierać kobietę podczas ciąży i w trakcie porodu, czy też jak opiekować się noworodkiem.
Źródła:
– Abrahams Peter, Ciąża. Wszystko, co trzeba wiedzieć od poczęcia do porodu, Świat Książki, Warszawa 2009
– Dr Anderson John, Dr Boogert Tom, Dr Greg Kesby, O’Connor Janette, Dr Robertson Robert, Dr Scott Fergus, Kalendarz mojej ciąży, wydawnictwo Feeria
– dr n. med. Baranowska Barbara, Oksytocyna jakiej nie znamy, http://www.rodzicpoludzku.pl/Wiedza-o-porodzie/Oksytocyna-jakiej-nie-znamy.html
– Hohol Mateusz, Kwiatek Łukasz, Samolubny, Charaktery styczeń 2014, materiał ze strony http://mateuszhohol.filozofiawnauce.pl/wp-content/uploads/2012/12/Charaktery_Samolubny_opiekun_Hohol-Kwiatek.pdf
– Curtis Glade B., Ciąża. 40 kolejnych tygodni, Amber, Warszawa 1997 r.
– prof. dr hab. Grzegorz H. Bręborowicz Położnictwo i ginekologia tom I, Państwowy Zakład Wydawnictw Lekarskich
– prof. dr hab. n. med. Czarnecka-Operacz Magdalena, lek. Sadowska-Przytocka Anna, Klasyczne zmiany skórne u noworodków jako trudny problem w codziennej praktyce klinicznej, https://podyplomie.pl/pediatria/25560,klasyczne-zmiany-skorne-u-noworodkow-jako-trudny-problem-w-codziennej-praktyce-klinicznej
– Lees Christopher, Reynolds Karina, McCartan Grainne, Ciąża. Przewodnik po dziewięciu najważniejszych miesiącach w życiu kobiety, Pascal 2005
– Dr MacDougall Jane, Ciąża tydzień po tygodniu, MUZA SA, Warszawa 2009
– Majchrzycki Marian, Mrozikiewicz Przemysław, Kocur Piotr, Bartkowiak-Wieczorek Joanna, Hoffmann Marcin, Stryła Wanda, Seremak-Mrozikiewicz Agnieszka, Grześkowiak Edmund, Dolegliwości bólowe dolnego odcinka kręgosłupa u kobiet w ciąży, materiał ze strony https://journals.viamedica.pl/
– dr Majchrzycki Marian, Terapia manualna u kobiet w ciąży, http://www.ostea.pl/images/terapia_manualna_u_kobiet_w_ciazy.pdf
– Moore, Persaud, Torchia, Embriologia i wady wrodzone, Elsevier Urban&Partner
– Regan Lesley, Twoja ciąża tydzień po tygodniu, Esteri, Wrocław 2016
– dr Stone Joanne, dr Eddleman Keith, Duenwald Mary, Ciąża dla bystrzaków, Helion 2007